白金渝/金融業法遵人員,法學博士
保戶每年繳保費為得是什麼?不管哪險種,都是希望有朝一日契約約定的保險事故發生時,能領到保險公司的理賠金。不過,這就產生一些問題,保戶如果想不勞而獲或者多拿,那就形成詐保,保險公司如果不想理賠或少付,那就可能在程序或認定給付金額上刁難,這些都不是金管會樂見的。
 白金渝觀點》一紙罰單,看見理賠內控的結構性缺口。(圖/資料照片)
白金渝觀點》一紙罰單,看見理賠內控的結構性缺口。(圖/資料照片)詐保不時發生,以往出現自斷手腳、雇用殺手謀害親人、包養圈禁遊民等各手段詐領保險金案件。早年常見製造假車禍詐理賠金,2023年有大學生因同學鼓吹泡乾冰,造成雙腳膝蓋以下截肢,藉以申請多家理賠。此外,利用不實診斷、偽造醫療證明詐保案件也時有所聞,再再突顯利字頭下,誰都有可能鋌而走險。每一個案件除引發社會關注,也牽動金管會調整監理的走向。相較以往詐保案件是一人或數人投保多張意外險,然後用假車禍、假意外、真殺人來申請理賠,近年集團規模化、專業人士加入詐保更令保險公司的理賠風險升高。
相較外部人惡意詐保,內部人聯合外部人對公司詐保,更是公司的挑戰。某壽險公司曾發生理賠人員與保戶串連的假理賠案,共計161件假案,詐領金額約2398萬元。該公司之理賠人員洞悉公司對「小額理賠」的管控不嚴,串通同學共同犯案。因為依該公司的流程設計,理賠人員可對臨櫃辦理的「小額理賠」案件自行受理、立案、登打系統及審核,公司對此類案件未進行登記及控管,理賠人員可在核心系統立案,且利用系統未設卡控,隨意鍵入業務來源,以規避較嚴格的審核。
再者,理賠人員可自由在系統註記不發送簡訊通知保戶,及鍵入地址不全之聯絡地址,製造資訊斷點,導致保戶未收到訊息。繼而,會計單位處理理賠人員請款時,僅憑系統核決金額即逕為入帳,未檢視憑證,整個流程也欠缺跨單位之牽制功能。最嚴重的是,受理及覆核人員有相互出借密碼情形,但公司未設立檢核機制,致覆核作業形同虛設。同一保戶在一年間多次以小傷申請理賠,某位保戶甚至領了700多萬元,從立案到賠付撥款,理賠人員均可利用系統、制度、內規的漏洞一關過一關,等理賠金到手後再依比例分潤。
金管會近年追求縮短、簡化理賠的時程與作業,以符合保戶需求與權益,而前述案件點出公司在提升作業效率與維持內控完整間的小衝突。實務上,公司每日受理大量的理賠案件,且事故原因紛紜,特別是醫療險、意外險,牽涉複雜的傷病判讀,若要迅速理賠,需要有足夠的人力與系統支援,中小型保險公司在人力、系統成本有限的情況下,從理賠類型分流採簡化審核作業是解決方式之一,前述的小額理賠案件顯示,理賠問題已不僅是詐保與否,而是保險公司在效率與內控間的不平衡,亦成為裁罰與制度調整的關注焦點,為改進此案暴露的問題所做的調整主要如下:
一、提升「委外與資訊管理」法律位階
為防範理賠後勤作業被利用,金管會推動增訂保險法第148-3條第3項,明定保險業若將理賠相關輔助作業(如資料輸入、電子檔案管理)委外,必須建立更嚴格的風險控管制度與內部審核程序,若保險公司因委外或內部資訊流程管理缺失導致詐領,金管會可依該條裁罰,並於2025年12月31日修正「保險業作業委託他人處理內部作業制度及程序辦法」(原名「保險業作業委託他人處理應注意事項」),將委外作業提升為法規命令的位階。
二、增訂異常警示指標、加強案件抽查
因此案顯示保險公司在「小額理賠、簡化理賠(免診斷書)」作業漏洞,故除依《保險業內部控制及稽核制度實施辦法》第 5 條第1項第3款規定,落實理賠人員與撥款(會計)作業必須嚴格分離,以避免產生「一人作業、會計未察」的情形之外,未來將增訂「小額理賠免診斷書」之異常警示指標(如:同一保戶短時間頻繁請領、理賠金匯入非關係人帳戶),加強公司的風控機制,增加案件抽查頻率。
上述修正係針對前案所暴露之「小額理賠無監控」、「委外流程鬆散」及「資訊系統未設防線」等問題,透過法規位階提升與制度強化予以補強。
真的是保險公司不想賠嗎?
與其說是「保險公司不想賠」,不如改說「保險公司要確認理賠與保單約定內容一致」,為此,理賠單位除依循外部法規辦理理賠,還需依據內部規範進行各項檢核流程。金管會透過金檢查核保險公司是否有依外法內規辦理理賠作業,從中發現缺失及待改善問題。曾有某壽險公司因「未依保單條款正確給付」、「溢收保費未及時退還」收到裁處書。《保險業招攬及核保理賠辦法》第 8 條第 3 款第 2 目規定保險公司應訂定理賠處理制度及程序,明確要求不得未依保單商品內容評估並簽署理賠,並依同法第17條確實執行,關於裁處的重點請參表一。
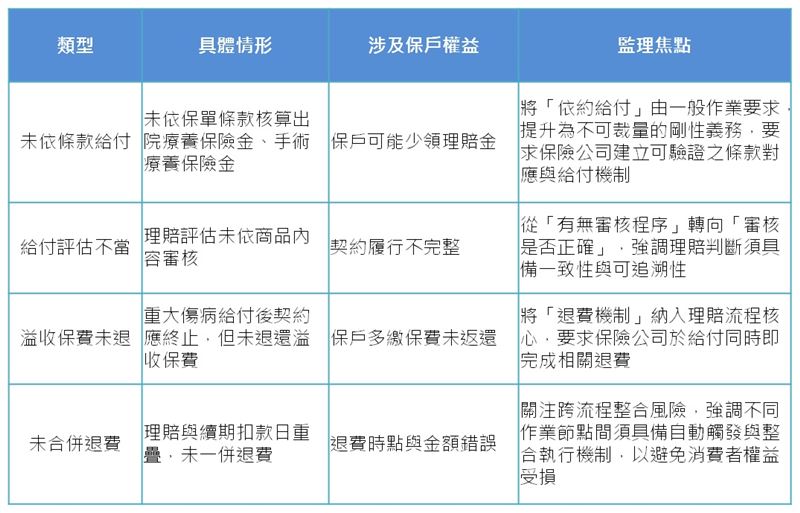 表一:關於理賠的裁處類型。(圖/白金渝博士製表提供)
表一:關於理賠的裁處類型。(圖/白金渝博士製表提供)進一步觀之,未來保險公司的理賠錯誤可能被視為違反消費者保護的重大缺失,而監理期待公司自行強化理賠流程 IT化控管、退費揭露透明化、對高齡與重大傷病案件管控等措施,並可能透過金檢探查測試「保單條款落實性」,從而公司需有長期優化計畫,請參表二。
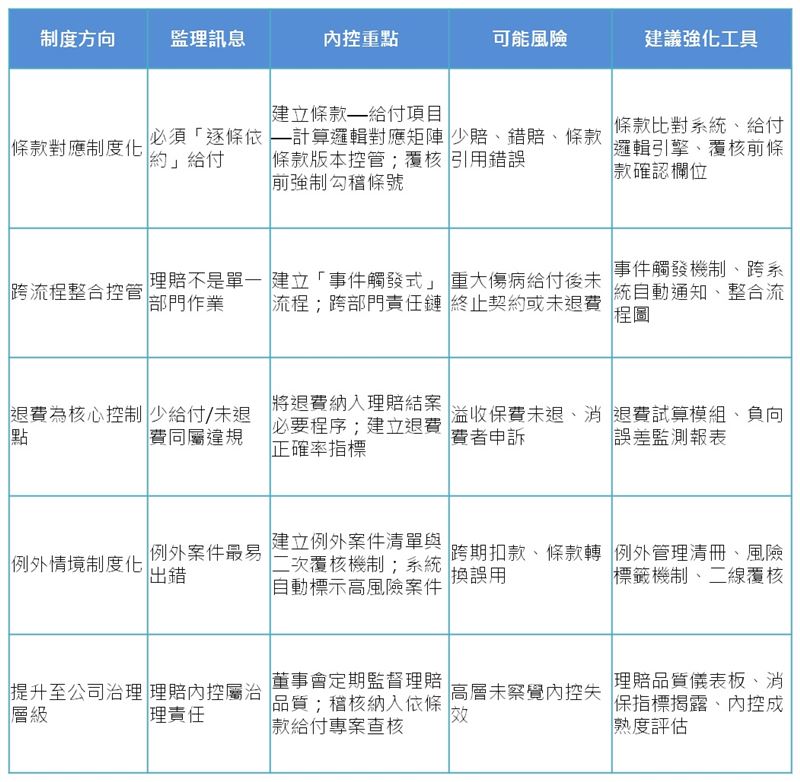 表二:近年理賠裁處案所示的調整方向。(圖/白金渝博士製表提供)
表二:近年理賠裁處案所示的調整方向。(圖/白金渝博士製表提供)日本重視董事會及高管層的治理責任
日本也經歷過理賠不當的年代,2006年日本金融廳要求48家公司報告2001年7月至2006年6月間,涉及保險理賠未支付情況。其中21家公司有不當扣留保險賠償的情形,且其中10家公司的第三方產品保險理賠支付管理系統存在嚴重問題,這10家公司共涉及3,585起案件,涉案金額達10.7億日圓。金融廳以保險理賠業務沒有依照日本《保險業務法》第4條第2款第2項規定的業務方法聲明和該款第3項規定的一般保險單條款和條件進行適當執行而採取行政措施。
統整以上事件的不當類型包括:(一)保單約定醫生出具診斷證明保戶是在保險生效前已有疾病時,保險公司可免除責任,理賠人員不當適用該免責條款,例如在未具備醫生診斷的情況下自行判斷。(二)以保戶違反資訊揭露義務而不當拒賠,例如保戶在投保時未揭露病史,即使病史與索賠原因間無因果關係。(三)理賠人員誤以為有免除特定疾病保險的特殊條款,而實際上並不存在該條款,且理賠人員不當適用該特殊條款的情形(四)其他因客戶表示放棄保險索賠而未付款,但無佐證依據。
日本金融廳經過調查分析,歸納造成這些不當理賠的原因有:(一)公司內部的理賠評估手冊不完善,未考慮保單的特別因素(例如「發病前疾病」的判定或「健康狀況揭露」的證明)。欠缺標準的拒付程序,以致於理賠主辦享有過多的裁量權。(二)商品設計部門與理賠部門在解釋條款與條件、制定理賠手冊等方面的合作不足。(三)對理賠人員的培訓不足,導致其在對保險商品缺乏充分了解前即辦理理賠業務。(四)理賠部門對未付款案件的審查流程,未充分考慮商品的特點,運作不良。(五)公司未對客戶申訴進行實質審查,以致於未能落實改善措施。特別值得關注的是,金融廳指明由於缺乏對保單商品相關問題的瞭解,稽核與管理層未察覺已經發生大量不當拒付保險索賠的案件。相較於我國著重於流程與制度補強,日本金融廳更將理賠問題上升至經營管理責任層級,強調董事會與高階管理階層對於理賠品質負最終責任。
理賠制度的核心,不在於快或慢,而在於是否能在效率與控制間取得平衡。從近期裁罰案可知,監理機關已將理賠內控視為公司治理的重要一環,未來保險公司若未能建立可驗證、可追溯之理賠流程,相關風險將不再只是作業疏失,而是治理成效不彰,從而董事會與高階管理層需考慮建立理賠品質監督機制,將理賠納入內控與稽核核心項目,並將是否落實消費者保護納入績效評估。
 5 顆
5 顆  10 顆
10 顆  15 顆
15 顆  20 顆
20 顆